子宮鏡の検査と治療
累計30年、5万例を超える子宮鏡検査の経験
茂盛病院の陳忠義副院長は、不妊科領域において30年以上にわたり、自ら患者様へ子宮鏡検査を実施してきた豊富な臨床経験を有しており、症例数は累計5万例以上に上ります。長年積み重ねてきた経験により、子どもを望む女性の子宮環境や不妊の主な原因を、検査時に的確に把握することができます。
同副院長は、子宮ポリープや子宮筋腫は子宮腔内の「違法建築」のようなものであり、これらを先に適切に処置しなければ、胚が順調に着床できず、妊娠につながらないと述べています。
子宮鏡検査は小さな検査ではありますが、治療方針を決めるうえで極めて重要な役割を果たします。陳副院長はその重要性を深く理解し、継続的に知識と技術を磨き続けることで不妊治療に尽力しています。「子宮鏡検査の達人」と称されるにふさわしい存在です。
子宮鏡検査は、不妊女性にとって必須の検査
不妊治療を開始する際には、基本的な採血検査に加え、子宮鏡検査の実施が推奨されます。これまでに体外受精を複数回試みても結果が出ず、子宮鏡検査を受けなかったために原因が特定できないまま移植を繰り返していたケースもあります。そのような場合でも、改めて子宮鏡検査を行うことで、原因が明らかになることがあります。
陳副院長が子宮鏡検査を行う中で「子宮中隔」が確認されることもあり、その場合は子宮鏡手術による治療を提案します。子宮中隔に着床すると流産を繰り返す(習慣性流産)リスクがあるため、適切な処置を行うことが重要です。
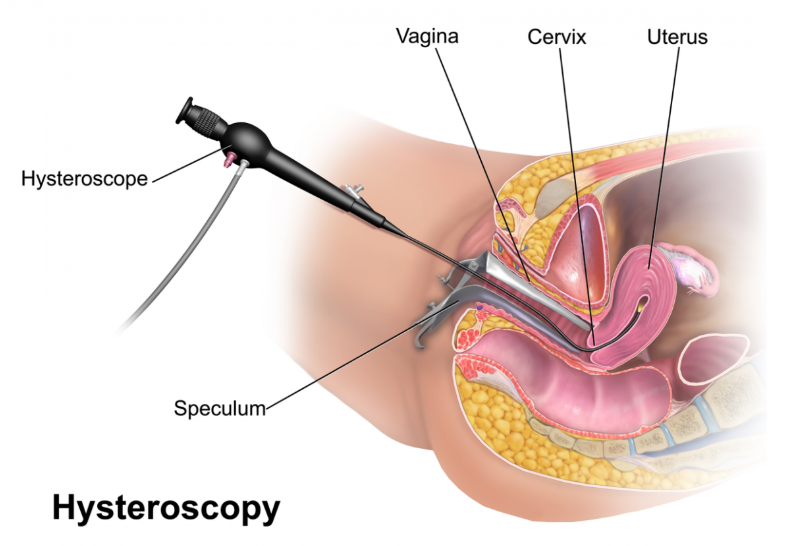
▲作成者:BruceBlaus –自作作品, CC BY-SA 4.0, https://commons.wikimedia.org/w/index.php?curid=44969115
過去には、子宮奇形(双角子宮・単角子宮など)が認められる患者様に対し、早産のリスクを考慮し、「着床前胚染色体異数性検査(PGT-A)」の追加実施を提案することがありました。また、脆弱または子宮腔が比較的小さい方には単一胚移植を推奨し、妊娠継続率の向上および流産や出産リスクの軽減を図ります。
実際の症例では、双子宮および子宮頚部が上下に並存するという極めてまれな症例の患者様がいらっしゃいました。陳副院長が子宮鏡検査を実施し、適切な不妊治療を提供した結果、無事に妊娠・出産し、健康な赤ちゃんをご出産されました。
子宮鏡検査は、子宮腔内病変を見抜く検査
子宮鏡検査は、不妊女性にとって重要な検査ツールであるだけでなく、婦人科疾患を発見するうえでも重要な役割を果たします。陳副院長は、子宮鏡を「医師のもう一つの目」と表現しています。
過去には、40歳未満の不妊女性を検査した際にポリープを発見し、その場で切除しました。当初は一般的な婦人科疾患と考えられていましたが、切除後に組織検査へ提出したところ、結果は子宮内膜癌でした。
子宮内膜癌は40歳未満ではまれな疾患であるため、患者様にとっては容易に受け入れがたい診断でした。しかし、子宮鏡検査を実施していたことで早期発見・早期治療につながり、不幸中の幸いといえる結果となりました。
子宮鏡手術は、ポリープ、癒着、子宮筋腫、子宮中隔、子宮内膜増殖症、機能性子宮出血など、さまざまな病変にも適応されます。
子宮頚管も、胚移植の成功に影響する
子宮腔だけでなく、子宮頚管も近年陳副院長が注目している重要な部位です。子宮腔の状態が一人ひとり異なるように、子宮頚管の状態も個人差があります。長さはわずか3〜5cm程度ですが、不妊治療における胚移植の際には極めて重要な役割を担います。
一部の女性では子宮が極端に前屈または後屈している場合や、子宮頚管に癒着が生じている場合があります。そのような状況では、胚移植時に軟性の胚移植カテーテルを子宮頚管に沿って子宮腔内へスムーズに挿入できず、結果として移植が困難となり、失敗につながることがあります。
そのため陳副院長は、受診される方に対して子宮鏡検査を含む十分な評価を受けることを推奨しています。これにより妊娠率の向上が期待でき、胚移植をより円滑に行うことが可能になります。
子宮鏡検査マップ、胚移植成功率を高めるための重要な工夫
医師はポリープや子宮筋腫など、子宮腔内の障害物を取り除くだけでなく、子宮頚管内の環境も詳細に把握する必要があります。とくに、流産手術や帝王切開の既往がある女性では、子宮下部に瘢痕や癒着が残ることがあり、胚移植の難易度が高くなる場合があります。
そのため、胚移植前に改めて子宮鏡検査を行い、陳副院長は事前に「子宮鏡検査マップ」を作成し、軟性子宮鏡カテーテルを挿入する角度をあらかじめ計画します。
一般的に、子宮が前屈している場合は12時方向から挿入することが多いですが、状況に応じて11時または1時方向へ微調整します。子宮が後屈している場合は6時方向から挿入することが多く、場合によっては7時または5時方向へ調整します。さらに、操作中はカテーテルを曲げるタイミングにも注意し、子宮頚管壁への接触を最小限に抑えながら、スムーズに子宮腔内へ到達できるよう工夫します。
これは、散らかった夜の路地を歩くときに、障害物を避けながら安全に進む状況に例えられます。豊富な経験と優れた医療技術、そして「懐中電灯」のような役割を果たす子宮鏡検査があってこそ、胚移植をより確実に行うことができるのです。
子宮鏡検査は二種類に分かれる
不妊症科において、子宮鏡検査は体外受精治療における必須の検査項目とされています。子宮鏡には診断用(軟性)と手術用(硬性)の2種類があり、軟性子宮鏡は主に検査目的で使用され、硬性子宮鏡は診断と治療の両方に対応できます。
診断用子宮鏡の直径は約3~5mmで、子宮腔内の病変を直接観察することが可能です。子宮内膜ポリープ、子宮癒着、子宮中隔、子宮筋腫、子宮内膜炎などの子宮疾患を診断し、不妊の原因を特定するために有用です。
検査は短時間で実施でき、手軽かつ不快感も比較的軽度であるため、通常は麻酔を必要としません。
| 子宮鏡の種類 | 用途 | 直径 | 麻酔の必要性 | 適応範囲 |
|---|---|---|---|---|
| 軟性子宮鏡 | 診断 | 3.1mm | 不要(困難例を除く:子宮頸先天狭窄や手術による閉鎖など) | 軽度または小型の病変に適用 |
| 治療 | 4.9mm | 不要 | 治療能力は低く、軽度または小型の病変の処理のみ適用 | |
| 硬性子宮鏡 | 診断 | 3.5mm | 不要(軟性鏡と同様、特殊な状況がある場合を除く) | 診断機能は軟性子宮鏡と同様 |
| 治療(簡単な病変) | 5mm | ほとんど麻酔不要だが、痛みに敏感な場合は選択可(事前に絶食と必要な検査を完了) | 子宮内病変の治療能力は治療用軟性子宮鏡より優れるが、複雑すぎる病変は処理困難 | |
| 治療(複雑な病変) | 9mm | 必要 | 広範囲または複雑な病変を処理可能(広範囲の癒着や粘膜下筋腫など) |
