体外受精
体外受精とは
体外受精は、現代の生殖補助医療技術の一つです。精子と卵子を体外に取り出し、実験室内で受精・培養を行った後、胚を母体の子宮内に戻して妊娠を目指します。
法律と適用条件
台湾の人工生殖法の規定により、体外受精を実施するには、以下の条件を満たす必要があります。
法律上の夫婦であること:
異性間の婚姻関係にあることが求められます。
医師による適応判断:
不妊症と診断され、生殖補助医療の適応があると医師により判断される必要があります。
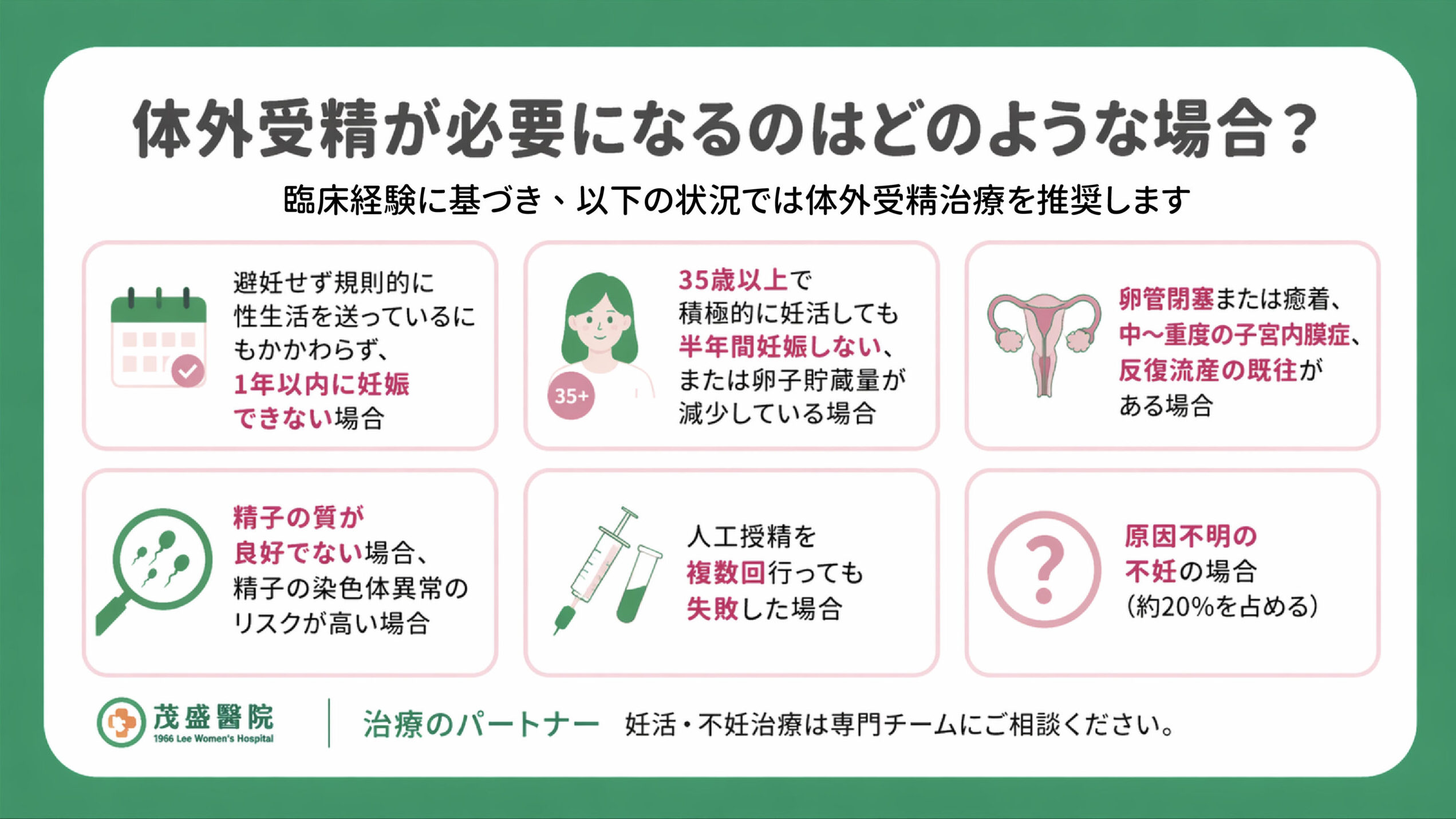
体外受精が推奨される方
臨床経験に基づき、以下のような場合には体外受精療法を推奨します:
- 夫婦が避妊せずに規則的な性交を行っているにもかかわらず、1年間妊娠できない場合。
- 35歳以上で積極的に妊娠を希望しているが、半年以内に妊娠できない、または卵子の貯蔵量が減少している女性。
- 両側卵管の閉塞または癒着、中等度〜重度の子宮内膜症がある女性。
- 精子の質が低い、または配偶者の精子に染色体異常リスクがある場合。
- 家族に染色体異常や遺伝性疾患の病歴がある場合。
- 流産を繰り返している場合。
- 人工授精を複数回試みたが失敗した場合。
- 原因不明の不妊の場合。
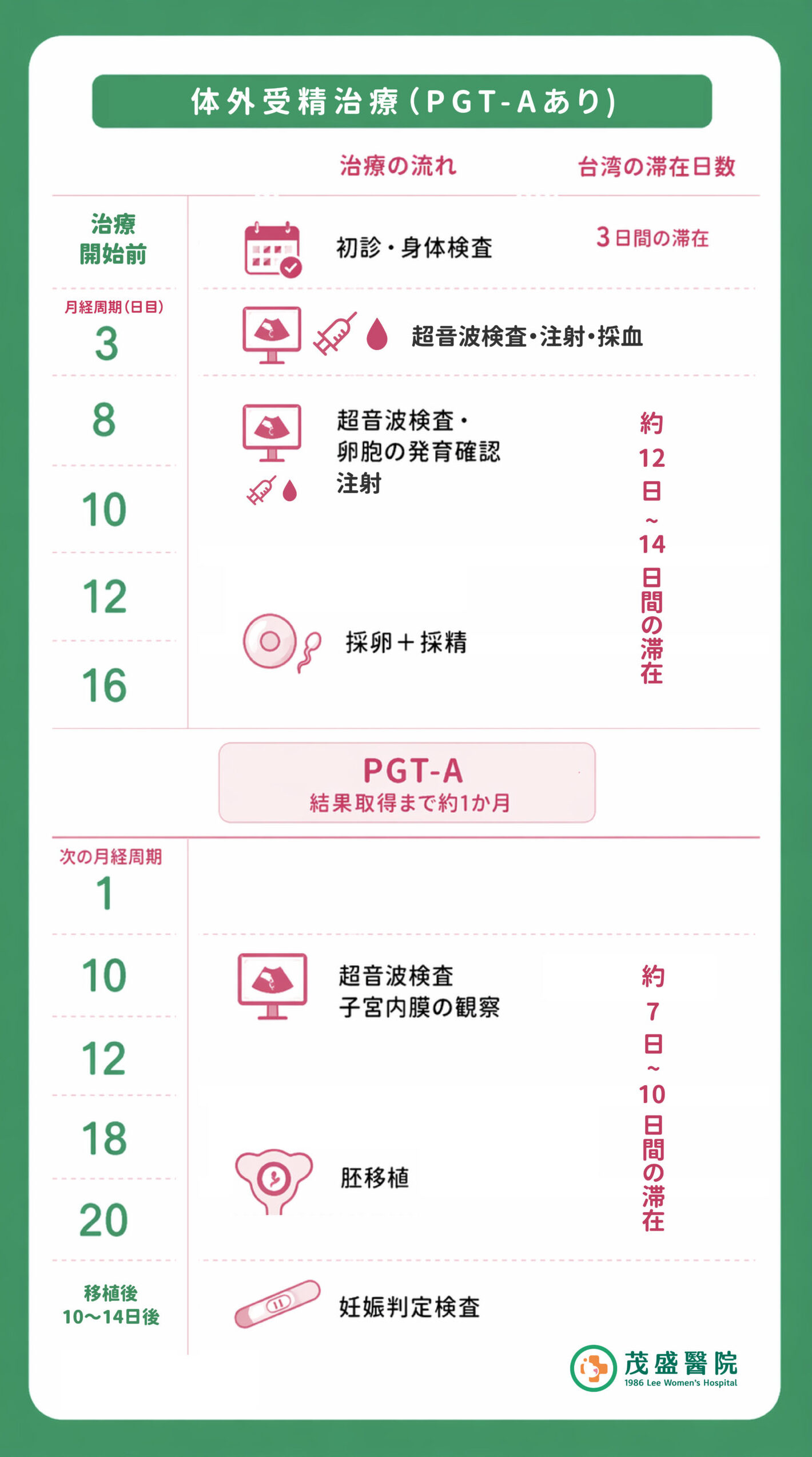
体外受精治療の6つのステップ
(1)治療前の準備
台湾では不妊の割合は約7組に1組とされており、その原因は男性・女性それぞれが30~40%、男女双方に要因があるケースが約20%、原因不明が約10%と報告されています。男性では精液の質の低下、女性では卵巣機能の低下、卵管閉塞、子宮因子などが主な原因とされるため、治療開始前にはご夫婦そろって検査を受け、不妊の原因を明らかにすることが重要です。男性:精液検査
比較的簡便な検査で、3~5日間(最長7日以内)の禁欲後に実施します。女性:血液検査(ホルモン値・AMH〈卵巣予備能〉)、経腟超音波検査、子宮鏡検査、子宮卵管造影検査
月経2~3日目の受診をおすすめしており、まず血液検査を行い、その後、月経終了後に子宮卵管造影検査や子宮鏡検査を順次実施します。
(2)排卵誘発
不妊検査後、月経2~3日目より基礎卵胞の発育を確認しながら排卵誘発剤の注射を開始します。治療期間中は2~4回程度ご来院いただき、その都度、採血および超音波検査を行い、卵胞の大きさや成熟度を評価します。通常、1回の月経周期では1つの優勢卵胞のみが成熟し、他の基礎卵胞は退縮しますが、排卵誘発剤の使用により、これらの卵胞も同時に発育させることが可能となります。一般的には月経開始から約14日目頃に採卵を行います。
(3)採卵・採精
超音波検査で卵胞の大きさが約17~19mmに達した時点で、排卵誘発(トリガー)注射のタイミングを決定します。注射後36~38時間後に、静脈麻酔下で採卵を行い、同日にご主人には採精していただきます。採卵は経腟超音波で確認しながら、腟壁を通して卵巣に針を挿入し卵子を回収するため、体表に傷は残らず、回復も比較的早いのが特徴です。処置後は院内で1~2時間ほど安静にしていただいた後、ご帰宅いただけます。
(4)受精・培養
採卵後は、ご夫婦それぞれの状況に応じて、第1~第4世代の体外受精技術を用いて受精を行います。採卵数が少ない、または男性不妊が認められる場合
第2世代体外受精技術である顕微授精を実施し、受精率の向上を図ります。高齢の卵子に対して
紡錘体の位置を確認し、顕微授精の際に卵子へのダメージを最小限に抑える工夫を行います。受精後の胚は、タイムラプスインキュベーターによる連続観察のもと、5~6日間培養して胚盤胞へと発育させます。タイムラプス技術により、胚の発育過程を時系列で詳細に記録し、その膨大な画像データをAIで解析することで、各胚の評価を行い、最も良好な胚を選択します。
(5)胚移植
採卵後5~6日目に新鮮胚の移植が可能です。なお、遺伝子検査を行う場合や、その他の理由で同周期に移植できない場合は、胚を凍結保存し、適切な時期に移植を行います。胚移植にあたっては、エストロゲンおよび黄体ホルモンを使用し、子宮内膜を理想的な厚さ(8mm以上)に整えます。一般的には月経開始から約19日目頃に胚移植を行います。
移植後は内膜の安定を保つため、少量の出血が見られる場合でも、指示された薬の使用を継続することが重要です。日常生活は通常通りで問題なく、長時間の安静は必要ありません。適度な活動は子宮への血流を促し、リラックスにもつながります。
(6)妊娠判定
胚移植後10~12日目に、血液または尿中のhCG(ヒト絨毛性ゴナドトロピン)を測定し、妊娠判定を行います。陽性の場合は妊娠約4週相当と考えられます。不安から早期に自己検査を行ったり、少量の出血を月経と誤認して自己判断で薬を中止すると、妊娠を支えるホルモンバランスが崩れる可能性があるため、必ず指定された日に検査を受け、それまでは自己判断で服薬を中止しないように注意が必要です。
臨床では尿検査に加えて血中hCG値も確認し、一般的に100mIU/mL以上で妊娠の可能性が高いと判断されます。その後、hCG値は通常2~3日ごとに倍増しますが、着床時期の遅れや胚の発育速度により上昇が緩やかな場合もあります。数値の推移については、必ず医師と相談のうえ、総合的に妊娠の経過を判断していきます。
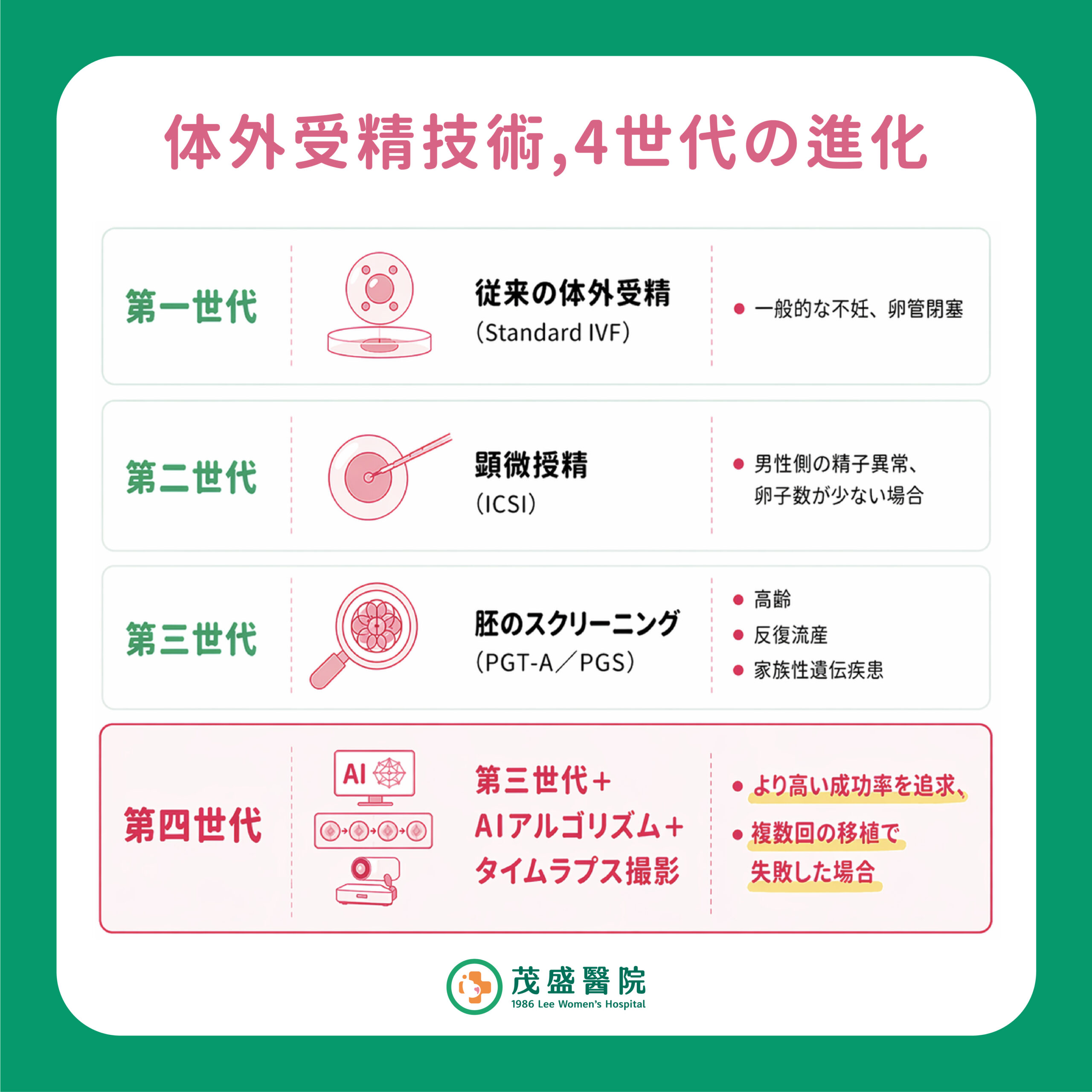
体外受精技術の進歩
体外受精は40年以上の歴史を持ち、初期の体外での自然受精から、現在では個別化医療へと大きく発展してきました。主に4つの世代に分類され、それぞれの新しい技術は従来の方法を置き換えるものではなく、不妊の原因に応じて、より適切で精度の高い治療法を提供するために発展してきたものです。
体外受精の成功率
- アメリカ:約37.5%
- 台湾:約36.7%
一方、当院では35~39歳の症例において、胚スクリーニング併用時の妊娠率は71.3%に達しています。さらに第4世代の体外受精技術を併用することで、妊娠率および生産率は最大80%まで向上しています。(2022年統計)
体外受精に関するよくあるQ&A
-
1:採卵後はベッド上安静が必要ですか?
-
採卵は低侵襲の処置であり、術後は一定時間の経過観察の後、通常の日常生活に戻ることが可能です。ただし、激しい運動はお控えください。
-
2:検査結果がすべて正常なのに、なぜ不妊となるのでしょうか?
-
統計によると、約20%は原因不明不妊とされており、医師と相談のうえ、さらなる生殖補助医療の検討が推奨されます。
